- Home
- Bloguri
- Descopera produse
- Vitamine, minerale si suplimente
- Cuplu si sex
- Produse de slabit
- Medicamente
- Special la Catena
- Tehnico - medicale
- Frumusete si ingrijire
- Mama si copilul
- Acnee
- Diverse
- Nutritie sanatoasa
- Produse naturiste
- Medicamente fertilitate
- Produse BIO
- Idei de cadouri
- NOU la Catena
- Alimente cu destinatie speciala
- Ce Oftapic ti se potriveste
- Adora – Adorabili din prima clipa
- oferte
- card club
- prospecte
- Catalogul lunii
Hidrosadenita: cauze, simptome, metode de diagnostic si tratamente
Hidrosadenita: cauze, simptome, metode de diagnostic si tratamente
 Catena
Catena

 Catena
Catena

Ultima actualizare: 25 iulie 2024

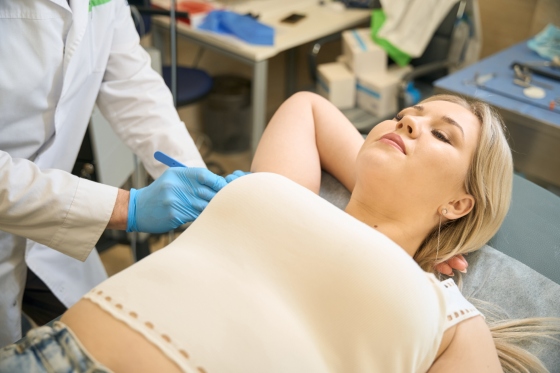
Hidrosadenita este o afectiune inflamatorie a pielii cu dinamica progresiva, care deseori ajunge la cronicizare. Afecteaza in special foliculii de par din zonele corpului unde exista o distributie extinsa a glandelor sudoripare (apocrine). Afectiunea se caracterizeaza prin aparitia de noduli si formare recurenta de abcese si sinusuri drenante, care pot duce in timp la cicatrizare si compromiterea arhitecturii pielii. Un factor esential al formei cronicizate, care poarta numele de hidrosadenita supurativa (acnee inversa, boala Verneuil), este faptul ca in forma acuta boala este clinic diagnosticata deseori gresit drept furunculoza (sau furunculoza recurenta).
Pentru diagnosticul diferential de hidrosadenita (in forma supurativa), pacientii pot astepta chiar si 12 ani din momentul aparitiei primelor simptome. Recunoasterea prompta si initierea tratamentului ar putea ajuta foarte mult la incetinirea progresiei bolii spre forma finala (Hurley III), situatie care este insa deosebit de rara. In acest stadiu, apar leziuni care afecteaza difuz pielea, abcese si fistule supurative, interconectate, ceea ce duce la scurgeri urat mirositoare si, in cele din urma, la modificari structurale ale zonelor afectate. Hidrosadenita apare in special in zonele cu pliuri ale pielii (intertriginoase), cum ar fi axilele, zona inghinala, perianala si inframamara (sub sani).
Cuprins
Hidrosadenita – cauze si factori de risc
Cauzele care duc la hidrosadenita nu sunt pe deplin cunoscute, dar se crede ca ar fi vorba despre o afectiune multifactoriala. Genetica joaca un rol foarte important, intrucat aproape 40% dintre persoanele cu hidrosadenita au si antecedente familiale pozitive ale bolii. Genele implicate care sufera mutatii sunt variate, dar in special mutatia γ-secretazei pare a fi asociata afectiunii. In egala masura, o gama variata de factori exogeni (de mediu si comportamentali) au fost asociati cu hidrosadenita. De asemenea, persoanele cu anumite afectiuni par a prezenta un risc mult mai mare de a dezvolta aceasta afectiune. Principalii factori de risc asociati sunt urmatorii:
- fluctuatiile hormonale (postpubertare, premenopauza si menopauza);
- administrarea medicamentelor care contin androgeni;
- obezitatea, din cauza stresului mecanic si frictiunii de la nivelul pliurilor pielii;
- fumatul;
- hiperhidroza;
- disfunctia tiroidiana;
- sindromul metabolic;
- diabetul zaharat de tip 2;
- sindromul ovarelor polichistice;
- bolile mediate imun, cum ar fi boala inflamatorie intestinala, spondiloartropatiile, psoriazisul si alopecia areata;
- dislipidemiile;
- hirsutismul;
- hipertensiunea arteriala;
- infectiile: Staphylococcus lugdunensis, Staphylococcus aureus, Streptococcus agalactiae;
- purtarea de articole vestimentare stramte, care nu permit aerisirea si ventilatia corpului.
Desi hidrosadenita a fost mult timp privita ca o afectiune a glandelor sudoripare apocrine, se banuieste ca reprezinta mai degraba o tulburare a epiteliului folicular (foliculul de par), care apare in urma stresului mecanic repetitiv la persoanele susceptibile din punct de vedere genetic. Blocarea unitatii pilosebacee sustine inflamatia si, ulterior, formarea abcesului. Ruperea acestei unitati favorizeaza formarea tractului sinusal (tuneluri in piele), care ulterior poate suferi infectii de natura bacteriana. Infectiile (cel mai adesea cu bacterii stafilococice) duc la abcese si, in stadii avansate, la scurgerea unui lichid urat mirositor de la nivelul leziunilor cutanate aparute.
Hidrosadenita – simptome si manifestari
Hidrosadenita se prezinta cu noduli inflamatori, abcese, comedoane, fistule (tracturi sinusale), cicatrici, localizate in zonele intertriginoase (axilar, inghinal, perianal, inframamar). Leziunile pot sa apara oriunde pe corp, cum ar fi pe gat, piept, regiunea suprapubiana, spate. In stadiu initial, hidrosadenita are un debut insidios, manifestandu-se printr-un disconfort usor, eritem, senzatie de arsura, prurit si hiperhidroza. Daca nu este tratata, progreseaza usor spre aparitia unor noduli superficiali sau localizati in profunzime, care se extind si se unesc, ducand la formarea abceselor dureroase si de mari dimensiuni. Ruperea acestor abcese duce la eliberarea unor scurgeri purulente, mirositoare.
Intr-un astfel de stadiu, vorbim deja despre hidrosadenita supurativa recurenta sau persistenta. In lipsa tratamentului, se ajunge la formarea unor comedoane cu doua capete, foarte mari, fistule sinusale si cicatrici. Complicatiile in caz de hidrosadenita sunt foarte suparatoare, deoarece pot sa apara placi groase la nivelul pielii, cicatrici care limiteaza mobilitatea membrelor afectate si stricturi sau fistule la nivelul anusului, uretrei, din cauza inflamatiei cronice si desfigurarii. Rar, s-a raportat evolutia carcinomului cu celule scuamoase la nivelul leziunilor hidrosadenitei. De asemenea, leziunile se pot infecta, ajungandu-se la febra si, in cazuri grave, chiar la septicemie.
Diagnosticul de hidrosadenita
Diagnosticul de hidrosadenita este unul clinic, insa deosebit de dificil de stabilit. In faza acuta, din pacate simptomele seamana foarte bine cu cele de furunculoza, si pot trece chiar ani intregi de la aparitia primelor simptome si pana la stabilirea diagnosticului de hidrosadenita. Poate ar fi important de mentionat faptul ca hidrosadenita este o componenta a tetradei de ocluzie foliculara, motiv pentru care este uneori asociata cu celelalte afectiuni caracterizate prin ocluzie foliculara, si anume:
- celulita disecanta;
- acneea conglobata (chistica);
- chistul pilonidal.
Diagnosticul diferential ar trebui sa implice: carbuncul, furuncul, chist (epi)dermoid, granulomul inghinal, erizipelul, tuberculoza, acneea vulgara si chistul Bartholin. Cele trei caracteristici clinice care sustin diagnosticul de hidrosadenita sunt urmatoarele:
- prezenta leziunilor tipice (noduli, abcese, tracturi sinusale, cicatrici si uneori scurgeri urat mirositoare de la nivelul leziunilor);
- localizarea acestora (axile, zona inghinala, perianala, perineu, inframamar, dar leziunile se pot localiza si in alte parti ale corpului, insa mult mai rar);
- recurenta si cronicizarea (peste 2 episoade de acutizare a simptomelor in ultimele 6 luni).
Drept urmare, prezenta nodurilor inflamati recurenti, tracturilor sinusale si cicatricilor in zonele intertriginoase ridica suspiciunea unui eventual diagnostic de hidrosadenita. Alte variabile care ar putea sustine diagnosticul sunt istoricul pozitiv de expunere la anumiti factori de risc, eventual faptul ca persoana sufera si de afectiunile mentionate (inclusiv boala Crohn, artrita). Fumatul activ, precum si stresul, transpiratia si emotiile duc la exacerbarea simptomelor de hidrosadenita.
Hidrosadenita – alternative de tratament
Nu exista tratament curativ pentru hidrosadenita, dar exista alternative terapeutice eficiente, in special pentru a controla evolutia bolii si a ameliora simptomele.
Tratament conservator:
- renuntarea la fumat;
- pierderea kilogramelor in plus;
- dieta sanatoasa, bogata in fructe si legume, si hidratarea corespunzatoare;
- purtarea articolelor vestimentare largi, din bumbac;
- comprese calde, folosirea antisepticelor topice si produselor de igienizare antibacteriene.
Tratament farmacologic:
- multe medicamente au eficacitate limitata si, din pacate, recurenta bolii este frecventa;
- resorcinolul topic are proprietati cheratolitice si antiinflamatorii (reduce durerea si poate grabi vindecarea);
- antibioticele topice sunt folosite ca tratament in caz de hidrosadenita usoara sau localizata;
- antibioticele orale pot fi recomandate in forma refractara sau extinsa, in cure lungi, uneori cu durata de 2-3 luni;
- terapia hormonala (antiandrogena) s-a dovedit eficienta in tratament, mai ales ca urmare a faptului ca excesul de androgeni poate juca un rol in dezvoltarea bolii;
- retinoizi cu administrare orala;
- terapie imunosupresoare, prin injectii intralezionale de corticosteroizi, 5-10 mg/mL;
- terapie biologica.
Tratament chirurgical:
- permite excizia leziunilor discrete si a cicatricilor, dar nu este considerata curativa.
Surse:
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5395382/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10532726/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7064439/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10505353/
- https://www.ncbi.nlm.nih.gov/books/NBK534867/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10217408/
Autor: Andrei Cioata


 Distribuie pe WhatsApp
Distribuie pe WhatsApp











